၂၀၀၀ ပြည့်နှစ် ဖြစ်နှုန်းကိုပါ ပြန်ကျော်လာတဲ့ တီဘီကူးစက်နှုန်း
ကိုဘသက်
မြန်မာက တီဘီရောဂါ (Tuberculosis) ဟာ အခုဆိုရင် ပြန်ပြီးခေါင်းထောင်လာတာဟာ လွန်ခဲ့တဲ့ ၂၀၀၀ ပြည့်နှစ်ကထက် ကျော်လွန်လာနေပါပြီ။ ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့ WHO ရဲ့ ကမ္ဘာ့လုံးဆိုင်ရာ တီဘီရောဂါ ဖြစ်ပွားမှု ဆန်းစစ်ချက်တွေအရ မြန်မာဟာ ၂၀၂၃ ခုနှစ်မှာ ၂၀၀၀ ပြည့်နှစ်က ဖြစ်ပွားခဲ့တဲ့ အခြေအနေကို ပြန်ဆင်းနေတာ တွေ့ရပါတယ်။ ၂၀၀၀ ပြည့်နှစ်က မြန်မာနိုင်ငံရဲ့ တီဘီရောဂါ ဖြစ်ပွားနှုန်းဟာ လူတစ်သိန်းမှာ ၅၅၅ ဦးအထိ ရှိခဲ့ပါတယ်။ အဲဒီကာလက ကမ္ဘာမှာတော့ လူတစ်သိန်းမှာ ၁၈၀ ဦးအထိသာ ဖြစ်ပွားနေပြီး အရှေ့တောင်အာရှမှာဆိုရင် ၃၂၄ ဦးပဲ ရှိတဲ့အတွက် မြန်မာဟာ အရှေ့တောင်အာရှ ဖြစ်ပွားနှုန်းရဲ့ နှစ်ဆနီးပါး အထိ ဖြစ်နေတာပါ။ ဒါကြောင့်လည်း တီဘီရောဂါကို မြန်မာနိုင်ငံရဲ့ အဓိက ကျန်းမာရေးပြဿနာလို့ သတ် မှတ်ပြီး “အမျိုးသားတီဘီရောဂါ တိုက်ဖျက်ရေး စီမံကိန်း” တွေ ချပြီး ကျန်းမာရေးဝန်ကြီးဌာနက ဆက်တိုက် လုပ်ဆောင်ခဲ့ပါတယ်။ ဒီလို လုပ်တဲ့အခါ ရည်မှန်းချက် သုံးခု ထားထားပြီး (၁) တီဘီရောဂါနှင့် ဆေးယဉ်ပါး တီဘီရောဂါ ဖြစ်ပွာမှုလျော့ချနိုင်ရေးကို မြှင့်တင်ဖို့ (၂) တီဘီရောဂါ ကာကွယ်ကုသခြင်းလုပ်ငန်းကို ပြည်သူတစ်ရပ်လုံး လက်လှမ်းမီ ကျန်းမာရေးစောင့်ရှောက်မှုအဖြစ် ထည့်သွင်းဆာင်ရွက်ိဖု့ (၃) တီဘီရောဂါ ဖြစ်ပွား နိုင်ခြေရှိတဲ့ ဦးတည်အုပ်စုကို တီဘီရောဂါ ကာကွယ်ကုသပေးတာကို အရှိန်အဟုန်မြှင့် ဆောင်ရွက်ဖို့တို့ပါပဲ။
တီဘီရောဂါဟာ ပိုးကူးစက်ခံရတာကနေ ဖြစ်တာပါ။ မျိုးရိုးလိုက်တဲ့ ရောဂါမျိုး မဟုတ်ပါဘူး။ တီဘီ ရောဂါပိုး နှစ်မျိုးနှစ်စား ရှိပါတယ်။ Mycobacterium Tuberculosis က လူတွေကို တီဘီရောဂါကူးစက်ပြန့်ပွားစေတဲ့ အဓိက တီဘီရောဂါပိုးအုပ်စုပါ။ MOTT Mycobacterium Other than Tuberculosis ကတော့ လူတွေကို တီဘီရောဂါ မဖြစ်စေပေမယ့် ခန္ဓာကိုယ်က ခုခံအားကျလာပြီဆိုတော့ ရောဂါဖြစ်စေပါတယ်။ ဒါကြောင့် ခုခံအားကျဆင်းမှု HIV ကူးစက်ခံရပြီဆိုရင် တီဘီရောဂါရှင်အဖြစ် လွယ်လင့်တကူ ဖြစ်သွားနိုင်ပါတယ်။။ တီဘီရောဂါ ဖြစ်ပြီဆိုရင် ၈၀ ရာခိုင် နှုန်းလောက်ဟာ အဆုတ်တီဘီ အမျိုးအစားဖြစ်သလို လူတွေကြားမှာ ကူးစက်မှုအမြန်ဆုံးဖြစ်စေပါတယ်။ ကျန် ၂၀ ရာခိုင်နှုန်းကျော်ကတော့ အဆုတ်အမြှေး၊ အကျိတ်၊ ကျောရိုးမ၊ အရိုးအဆစ်၊ ဆီးလမ်းကြောင်းနဲ့ မျိုးပွားအင်္ဂါအစိတ်အပိုင်း၊ ဦးနှောက်နဲ့ အူလမ်းကြောင်းတွေမှာ ဖြစ်ပွားတတ်ပါတယ်။
“ကျနော် ငယ်ငယ်ကပဲ ပြောရမယ်။ အိမ်မှာက ချောင်း တအားဆိုးတဲ့ အဒေါ်ရှိတယ်။ သူ ချောင်းဆိုးပြီ ဆို တအုံးအုံးနဲ့ နေတာ။ လူကလည်း မဲခြောက်လာတာ။ ဆေးရုံမှာ စစ်တော့ တီဘီပဲ။ ဆုံးတော့လည်း တီဘီပဲ။ သူက သာမန်ချောင်းဆိုးလောက် ထင်ပြီး သေချာမကုဘဲ လျက်ဆားလေး လျှက်လိုက်၊ ပရုပ်ဆီလေး လိမ်းလိုက်နဲ့ ဆုံးခါနီးကျတော့ သွေးပါ အန်တာ” လို့ တီဘီရောဂါနဲ့ သေဆုံးခဲ့သူတစ်ဦး၏ တူတော်စပ်သူ ကိုငြိမ်း (အမည်လွှဲ) က ပြောပါတယ်။
တီဘီရောဂါပိုးဟာ အဆုတ်တီဘီပိုးရှိတဲ့သူက ချောင်းဆိုးရင်၊ နှာချေရင်၊ ကျယ်ကျယ်လောင်လောင်နဲ့ စကားပြောရင်၊ သီချင်းဆိုရင်၊ ရယ်မောရင် ပိုးပါတဲ့ သလိပ်အမှုန်အမွှားတွေက လေထဲက ပျံလာပြီး အဲဒီလေကို ရှူမိတဲ့သူဟာ အသက်ရှူလမ်းကြောင်းကတဆင့် ရောဂါကူးစက်တတ်ပါတယ်။ ကူးစက်ခံရသူတိုင်းကတော့ တီဘီရောဂါ မဖြစ်ပါဘူး။ ၁၀ ရာခိုင်နှုန်းလောက်ကတော့ သူ့ရဲ့ ခန္ဓာကိုယ်ခုခံနိုင်စွမ်းပေါ် မူတည်ပြီး ဝေဒနာရှင်အဆင့်ကို ကူး ပြောင်းတာပါ။ ပိုးရှိတဲ့ လူနာက သေသေချာချာ ကုသမှု မခံယူရင်တော့ တစ်နှစ်အတွင်း ၁၀ ဦးကနေ ၁၅ ဦးလောက်အထိကို ပျမ်းမျှ ကူးစက်နိုင်ပါတယ်။ တီဘီဟေ့ ဆိုရင် ရောဂါသည် ၅၀ ရာခိုင်နှုန်းလောက်ဟာ ကူးစက်နိုင်တဲ့ သလိပ်ပိုးတွေ့ အဆုတ်တီဘီသမားတွေ ဖြစ်လို့ ဒီနည်းနဲ့ ဆက်ဆက်ပြီး ကူးစက်နိုင်တာပါ။ ပိုးတွေ့ လူနာဟာ တိုက်ရိုက်ကြည့်ရှု အချိန်တုကုထုံးနဲ့ စနစ်တကျ ကုသထားရင်တောာ့ နှစ်ပတ်ကနေ လေးပတ်အတွင်း တခြားသူတွေကို ကူးစက်နိုင်စွမ်း အများကြီး လျော့ကျသွားစေပါတယ်။
ကူးပြီဆို ပြတဲ့ လက္ခဏာ
တီဘီပိုး ကူးစက်ခံရပြီး ရောဂါဝင်ပြီဆိုရင် အစားအသောက်ပျက်တာ၊ တဖြည်းဖြည်း ပိန်လာတာ၊ မလှုပ်ချင် မကိုင်ချင်နဲ့ အလိုလိုနေရင်း မောပန်းနေတာ၊ ကိုယ်အပူချိန်က တငွေ့ငွေ့ရှိနေတတ်ပြီး ညဘက်ဆိုရင် ချွေးထွက်တဲ့ လက္ခဏာတွေ ပြတတ်ပါတယ်။ အဆုတ်၊ ရင်ခေါင်းနဲ့ ပတ်သက်ရင်တော့ ချောင်းဆိုးတာ၊ သလိပ်ထွက်တာ၊ ချောင်းဆိုး/သလိပ်ထွက်တဲ့အခါ သွေးပါတာ၊ ကျောနဲ့ ရင် ညှပ်အောင့်တာ၊ အသက်ရှုမဝတာတွေ ဖြစ်တတ်ပါတယ်။ အဆုတ်ပြင်ပမှာ တီဘီဖြစ်ရင်တော့ ဖြစ်တဲ့ ကိုယ်အင်္ဂါအစိတ်အပိုင်းပေါ် မူတည် ပြီး ရောဂါလက္ခဏာကို ခံစားစေတတ်ပါတယ်။ တီဘီဟေ့ဆိုရင် ကျွန်တော်တို့ မြန်မာပြည်မှာက လူကြီးတွေပဲ အဖြစ်များတတ်တယ်လို့ ထင်တတ်ကြပါတယ်။ တကယ်က ကလေးတီဘီရောဂါ (Childhood Tuberculosis) ဆိုတာလည်း ရှိပါတယ်။ ကလေးတီဘီကတော့ သလိပ်ပိုးရှိတဲ့ လူကြီးတီဘီသမားကနေ ကူး စက်တာ ဖြစ်ပြီး ကလေးတီဘီဖြစ်တဲ့သူဆီက ပုံမှန်အားဖြင့် မကူးစက်တတ်ပါဘူး။ ကလေးတီဘီဖြစ်ရင် ပြတဲ့ ရောဂါလက္ခဏာတွေက ပီပီပြင်ပြင် ပေါ်လာလေ့ မရှိပါဘူး။ ဖျားနာမယ်၊ အစားအသောက်ပျက်မယ်၊ ကိုယ်အ လေးချိန်ကျပြီး ထပ်မတိုးတော့တာ၊ မအီမသာ ဖြစ်နေမယ်၊ ဂဏှာမငြိမ်ဖြစ်ပြီး မောမောနေမယ်ဆိုရင် ဒါကို သတိထားဖို့ လိုပါတယ်။ ကျန်းမာရေးဝန်ကြီးဌာနက အချက်သုံးချက်မှာ နှစ်ချက်ရှိမယ်ဆိုရင် ကလေးတီဘီလို့ သတ်မှတ်လေ့ ရှိပါတယ်။ အဲဒါတွေက နှစ်ပတ်ထက် ကျော်ပြီး ဖျားမယ်/ချောင်းဆိုးမယ်၊ ဒါမှမဟုတ် ကိုယ်အလေးတန့်ပြီး ကျနေမယ်၊ မိသားစုထဲမှာ တီဘီလူနာရှိနေမယ် (ဒါမှမဟုတ်) တီဘီလူနာနဲ့ အနီးကပ် နေရတဲ့သူ စတဲ့ အချက် သုံးချက်က နှစ်ချက်နဲ့ ငြိနေမယ်၊ အပေါ်က ပြောတဲ့ လက္ခဏာတွေကိုပါ မြင်နေရပြီဆိုရင် ဒါဟာ ကလေးတီဘီ ရှိပြီလို့ သတ်မှတ်လေ့ ရှိပါတယ်။
ဆေးတိုးလား၊ ယဉ်ပါးလား
တီဘီရောဂါ ကူးစက်ခံရလို့ ပိုးတွေ့ပြီဆိုရင် တီဘီရောဂါလို့ သတ်မှတ်ပြီး ဆေးတိုးတဲ့ တီဘီ (Drug Sensitive TB) လား၊ ဆေးယဉ်ပါးတီဘီ (Durg Resistant TB) လားဆိုပြီး ထပ်ခွဲလေ့ ရှိပါတယ်။ ရိုးရိုးတီဘီ လို့ လူသိများတဲ့ ဆေးတိုးတဲ့ တီဘီဟာ ပထမအဆင့် တီဘီဆေးတွေဖြစ်တဲ့ Isoniazid, Rifampicin, Pyrazinamide နှင့် Ethambutol တွေနဲ့ ပိုးတွေကို သေအောင် ကုလို့ ရပါတယ်။ ဆေးယဉ်ပါးတီဘီကတော့ Isoniazid နဲ့ Rifampicin တွေကို ယဉ်ပါးနေတဲ့ အမျိုးအစားပါ။ ဒါ့အပြင် ရင်ခေါင်းကို ဓာတ်မှန်ရိုက်၊ တီဗွီဓာတ်မှန်၊ ကွန်ပျူတာဓာတ်မှန်၊ အသားစနဲ့ တစ်ရှူး တွေကို စမ်းသပ်လည်း ပိုး မတွေ့၊ တီဘီရောဂါနဲ့ ဆက်စပ်တဲ့ ရာဇဝင်နဲ့ လက္ခဏာလည်း မတွေ့တဲ့သူတွေမှာ တီဘီပိုးမတွေ့ တီဘီရောဂါ (Clinicially Diagnosed TB) ဆိုတာမျိုးလည်း ရှိတတ်ပြီး ကျွမ်းကျင်တဲ့ ဆရာဝန်က တီဘီရောဂါအဖြစ် သတ်မှတ်ပြီး ကုသရတဲ့ အခြေအ နေပါ။ ဒီထဲမှာ ဆေးယဉ်ပါးတီဘီက တီဘီရောဂါဖြစ်တဲ့အခါ စနစ်တကျ၊ ဂရုတစိုက် ကုသမှု မခံယူဘူး၊ မကုသဘူးဆိုရင် ဆေးကို ယဉ်ပါးသွားပြီး တီဘီပိုးဟာ တစ်ကိုယ်လုံးကို ပျံ့နှံ့သွားမှာ ဖြစ်တဲ့အပြင် သူများကို ကူးစက်ရင်လည်း ဆေးယဉ်ပါးတီဘီအဖြစ် ကူးစက်စေမှာ ဖြစ်တဲ့အတွက် တကယ်ကို ကြောက်ဖို့ကောင်းတဲ့ အ မျိုးအစားပါ။
ရိုးရိုးတီဘီကနေ ဆေးယဉ်ပါးတီဘီအဆင့်အထိ ဖြစ်လာတာဟာ ဖြစ်လာရင် ကိုယ်သောက်ရမယ့် တီဘီကို ရက်ပြည့်အောင် မသောက်တာ၊ ပမာဏနဲ့ သောက်ရမယ့်ယ်ကာလ မှားယွင်းတာ၊ ဆေးကိုယ်၌ အရည် အသွေးမကောင်းတာတွေကြောင့် ဖြစ်တတ်ပါတယ်။ ရိုးရိုးတီဘီကို ဆေးမှန်မှန်သောက်ပြီး ကုမယ်ဆိုရင် ခြောက်လနဲ့ ပြီးနိုင်ပေမယ့် ဆေးယဉ်ပါးတီဘီကိုတော့ အဆင့်လိုက် ကုရတတ်ပါတယ်။ ပထမ ကနဦးအဆင့် မှာ ခြောက်လကနေ ရှစ်လ၊ နောက်ဆက်တွဲအဆင့်မှာ ၁၂ လကနေ ၁၄ လ အထိ၊ တစ်နှစ်ခွဲကနေ နှစ်နှစ်အထိ ကုရမှာပါ။ ကုသနေရင်းနဲ့ ဆရာဝန်ညွှန်ကြားတဲ့အတိုင်း စနစ်တကျ မကုသဘဲ နေခဲ့ရင်တော့ ဒုတိယအဆင့် သုံးတဲ့ ဆေးတွေကိုပါ ယဉ်ပါးပြီဆိုရင်တော့ ကုဖို့ မလွယ်တော့ပါဘူး။
“သူငယ်ချင်းက ဆေးလိပ်လည်း သောက်တော့ တီဘီလက္ခဏာ ပြတယ်။ ပထမတော့ သူက ဆေးကို ပုံမှန်သောက်တယ်။ ဒါပေမဲ့ နောက်ပိုင်း ချောင်းဆိုးလည်း နည်းနည်းရပ်သွားကော ဆေးကို ဂရုတစိုက် မသောက်တော့ တီဘီက ဆေးယဉ်ပါးအဆင့်ထိ တက်သွားကော။ အဲဒီကျတော့မှ မရတော့ဘူးဆိုပြီး ဆေးထပ် သောက်ပေမယ့် လူက ဆေးဒဏ်နဲ့ အတော်လေးကို ကျသွားတယ်။ ဆေးဒဏ်ကတော့ အတော့်ကို ခံရတယ်။ ဆေးလိပ်လည်း မဖြစ်မနေကို ဖြတ်ရကော။ အခု ဆရာဝန်က ဆေးလိပ်နဲ့ အရက်ဖြတ်၊ အားပြည့်အောင် အာ ဟာရရှိတာစား၊ အိပ်ရေး ဝ ဝ အိပ်ဆိုပြီး ခိုင်းထားတယ်။ တကယ်က ရိုးရိုးတီဘီကတည်းက သေချာလေး သောက်လိုက်ရင် ပျောက်ရမှာကို အခုတော့ ဆေးကို ပိုပြီး ဆွဲသောက်ရသလို ဖြစ်သွားပြီ” လို့ မရမ်းကုန်းမြို့နယ်နေ ကိုစော (အမည်လွှဲ) က ဆိုသည်။
၂၀၀၀ ပြည့်နှစ်ထက် ကျော်လာတဲ့ ကူးစက်နှုန်း
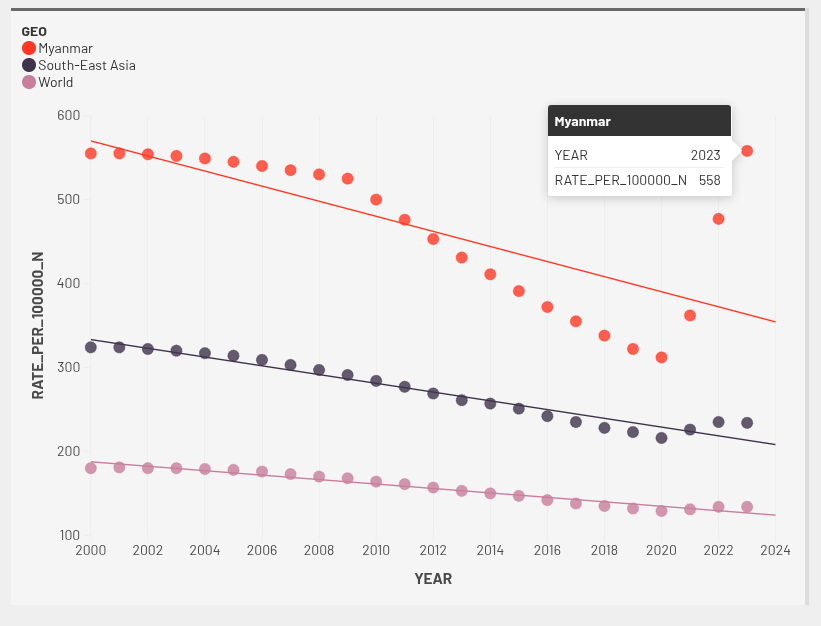
မြန်မာနိုင်ငံမှာ ၂၀၀၀ ပြည့်နှစ်က တီဘီရောဂါ ကူးစက်သူဟာ လူတစ်သိန်းမှာ ၅၅၅ ဦးအထိ ရှိပေမယ့် ဆယ်စုနှစ် တစ်ခုအကြာ ၂၀၁၀ အထိ ၅၀၀ ဦးအထိ ရှိနေသေးတယ်လို့ WHO က ထုတ်ပြန်ထားပါတယ်။ ဒါပေမဲ့ ငါးနှစ်အကြာ ၂၀၁၅ မှာတော့ ၃၉၁ ဦးအထိ ကျဆင်းလာခဲ့ပြီး နောက်ထပ် ငါးနှစ်အကြာ ၂၀၂၀ မှာတော့ ၃၁၂ ဦးအထိပဲ ရှိပါတော့တယ်။ ဒါပေမဲ့လည်း ၂၀၂၁ ကလို့ တီဘီရောဂါ ဖြစ်ပွားမှုနှုန်းဟာ အရှေ့တောင် အာရှဒေသတွေမှာ အနည်းငယ်စီ ပြန်တက်လာပေမယ့် မြန်မာမှာတော့ သိသိသာသာကို ထိုးတက်လာပါတယ်။ ၂၀၂၁ ခုနှစ်မှာ ၃၆၂ ဦး၊ ၂၀၂၂ ခုနှစ်မှာ ၄၇၇ ဦးနဲ့ ၂၀၂၃ ခုနှစ်မှာတော့ ၅၅၈ ဦးအထိ တဟုန်ထိုး တက် လာတာပါ။ ဒီ ရောဂါဖြစ်ပွားနှုန်းဟာ လွန်ခဲ့တဲ့ ၂၀၀၀ ပြည့်နှစ်က ကူးစက်ခဲ့မှုနှုန်းကိုပါ ကျော်သွားတာ ဖြစ်ပါတယ်။ အရှေ့တောင်အာရှနဲ့ ကမ္ဘာမှာလည်း တီဘီရောဂါကူးစက်မှုဟာ ၂၀၂၁ ခုနှစ်ကစလို့ နည်းနည်းစီ ပြန်တက်ခဲ့ပေမယ့် အရှေ့တောင်အာရှမှာဆို တစ်နှစ်နဲ့ တစ်နှစ်ကြား ဆယ်ဂဏန်း၊ ကမ္ဘာမှာဆို ခုဂဏန်းစီလောက် ပဲ တက်ခဲ့တာပါ။ ဒီကူးစက်မှုနှုန်းဟာ ၂၀၀၀ ပြည့်နှစ်က ဖြစ်ခဲ့တဲ့ နှုန်းကိုတော့ ကျော်ထွက်သွားတာ မရှိပါဘူး။
မြန်မာနိုင်ငံဟာ ကမ္ဘာ့တီဘီရောဂါ (ရိုးရိုးတီဘီ / ဆေးယဉ်ပါးတီဘီ / HIV ပိုးဒွန်တွဲ တီဘီ) အဖြစ်အ များဆုံး ကမ္ဘာ့နိုင်ငံပေါင်း ၃၀ မှာ ပါဝင်နေပြီး နိုင်ငံရဲ့ ဦးစားပေးဖြေရှင်းရမယ့် ပြည်သူ့ကျန်းမာရေးပြဿနာလို့ ကျန်းမာရေးဝန်ကြီးဌာန၊ ပြည်သူ့ကျန်းမာရေးဦးစီးဌာန၊ အမျိုးသားတီဘီရောဂါ တိုက်ဖျက်ရေးစီမံကိန်း အ ချက်အလက်တွေက ဖော်ပြနေပါတယ်။ နိုင်ငံရဲ့ ပြည်သူ့ကျန်းမာရေးကဏ္ဍရဲ့ တီဘီရောဂါ ကုသဝန်ဆောင်မှု ပေးနိုင်စွမ်းဟာ လိုအပ်ချက်တွေ ရှိနေသေးပြီး ကျန်းမာရေးဝန်ကြီးဌာန ပြည်ထောင်စုဝန်ကြီး ဒေါက်တာ သက်ခိုင်ဝင်းဟာ ဘန်ကောက်အခြေစိုက် ကုလသမဂ္ဂစီမံကိန်းဝန်ဆောင်မှုရုံး (UNOPS) ရဲ့ အာရှဒေသဆိုင်ရာရုံး ညွှန်ကြားရေးမှူး Mr. Sanjay Mathur နဲ့ တွေ့ဆုံခဲ့ပါသေးတယ်။ ဒီတွေ့ဆုံမှုအတွင်း UNOPS နဲ့ တွဲလုပ်နေတဲ့ ကျန်းမာရေးစောင့်ရှောက်မှု ကိစ္စတွေအပြင် Global Fund, Access to Health Fund လို ကျန်းမာရေးရန်ပုံငွေအဖွဲ့နဲ့ တွဲလုပ်နေတဲ့ တီဘီ/ခုခံကျ/ကာလသားနဲ့ ငှက်ဖျားရောဂါ ကာကွယ်ကုသရေးဆေးဝါးတွေ မပြတ်လပ်သွားဖို့ ဆွေးနွေးခဲ့ပါသေးတယ်။
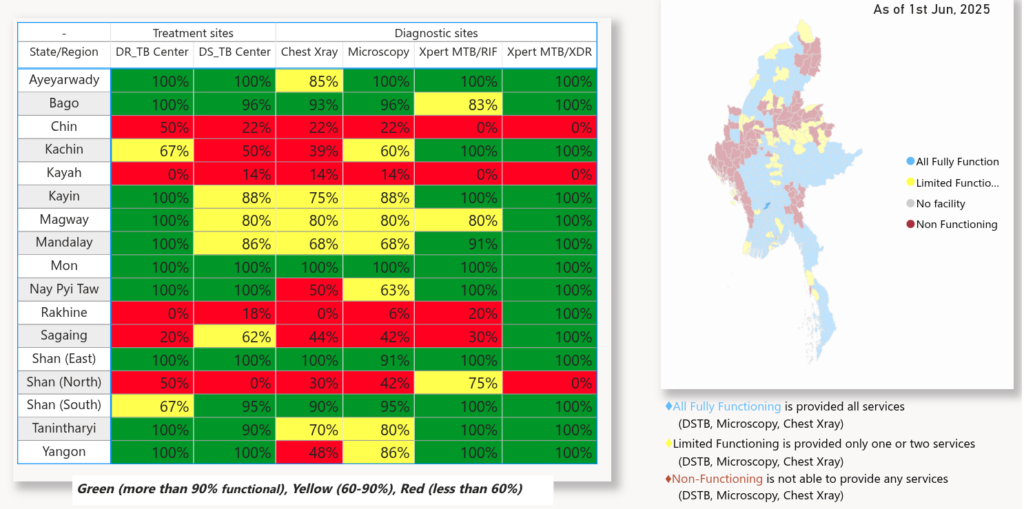
တီဘီရောဂါဖြစ်ပြီဆိုရင် ကုသခံရသူဘက်က လိုအပ်တဲ့ ဆေးဝါးကို စနစ်တကျနဲ့ အချိန်မှန်၊ ပဏာမှန် သောက်သုံးဖို့ လိုအပ်သလို ဆေးဝါးမပြတ်လပ်ရေးကလည်း အရေးကြီးပါတယ်။ ဒါပေမဲ့လည်း နိုင်ငံတွင်း ပဋိပက္ခတွေကြောင့် တချို့ဒေသတွေမှာ ဆေးဝါးပြတ်လပ်တာအပြင် ထိထိရောက် ကုသမှုပေးနိုင်ဖို့အတွက် အကန့်အသတ်တွေက ရှိနေပါတယ်။ အမျိုးသားတီဘီရောဂါ တိုက်ဖျက်ရေးစီမံကိန်းက ဖော်ပြတဲ့အချက်အ လက်တွေအရ ကုသရေးနဲ့ ရောဂါစိစစ်ရေးရှာဖွေရေးအတွက် လုံလောက်တဲ့ စွမ်းဆောင်ရည်ပမာဏ မရှိသေး တဲ့ဒေသတွေ အများအပြား ကျန်နေပါသေးတယ်။ အထူးသဖြင့် စစ်ကိုင်း၊ ကချင်၊ ရခိုင်၊ ချင်း၊ ကယားနဲ့ ရှမ်း ပြည်မြောက်ပိုင်းဒေသတွေမှာပါ။ စီမံကိန်း ဦးတည်ချက်ဖြစ်တဲ့ “တီဘီရောဂါ ကာကွယ်ကုသခြင်းလုပ်ငန်းကို ပြည်သူတစ်ရပ်လုံး လက်လှမ်းမီသော ကျန်းမာရေးစေောင့်ရှောက်မှုအဖြစ် ထည့်သွင်းဆောင်ရွက်ရန်” ဆိုတဲ့ အချက်ကို အကောင်အထည်ဖော်ဖို့အတွက် စိန်ခေါ်မှုတွေလည်း ရှိမှာ ဖြစ်လို့ တက်လာတဲ့ ကူးစက်မှုနှုန်းကို လျှော့ချဖို့အတွက် အရေးတကြီး ဆောင်ရွက်သင့်နေပါပြီ။
#တီဘီ
#ဆေးယဉ်ပါးတီဘီ
#ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့
#ချောင်းဆိုး
#HIV
ကိုးကား
– ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့
– thenewhumanitarian.org
– https://ntpmyanmar.org/